怀孕期间甲减就像是给宝宝的早期发育“踩了一脚刹车”,并且母亲自身也会面临一些不适和风险,下面我将从对母亲的影响、对胎儿的影响以及应对和管理三个方面为您详细解释。
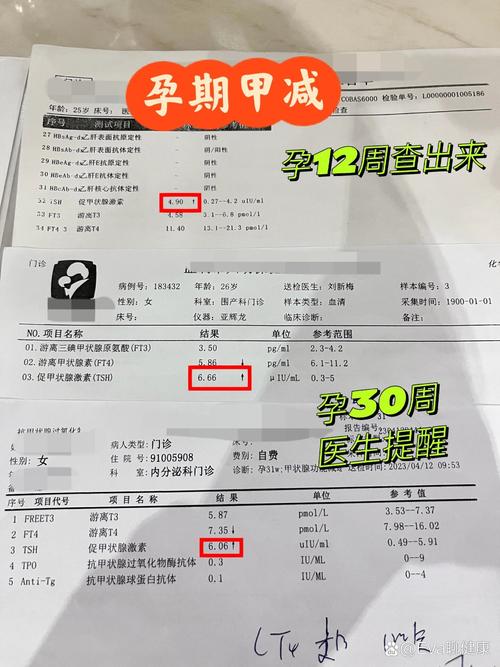
怀孕期间甲减对母亲的影响
怀孕本身就会给甲状腺带来额外的负担,正常的甲状腺需要分泌更多的甲状腺激素来支持胎儿的发育,如果此时存在甲减,母亲可能会出现或加重以下症状:
-
明显的身体不适:
- 极度疲劳和乏力:这是最常见的症状,比正常的孕期疲劳感更严重,休息后也难以缓解。
- 怕冷、体重异常增加:新陈代谢减慢导致。
- 皮肤干燥、脱发。
- 便秘、肌肉酸痛。
- 情绪低落、抑郁、记忆力减退。
-
增加妊娠并发症的风险:
- 妊娠期高血压疾病(妊高症):风险显著增加。
- 胎盘早剥:胎盘在胎儿出生前就从子宫壁上分离,非常危险。
- 流产、早产、死胎:风险高于正常孕妇。
- 产后出血。
- 贫血:甲减会影响红细胞的生成。
怀孕期间甲减对胎儿和新生儿的影响(这是最关键的部分!)
胎儿在怀孕早期(前12周)自身甲状腺尚未发育成熟,完全依赖于母亲通过胎盘提供的甲状腺激素来支持大脑和神经系统的发育,母亲甲减对胎儿的影响是巨大且不可逆的。

-
神经系统发育受损(最严重):
- 智力发育迟缓:这是最广为人知也最令人担忧的风险,如果甲减在孕期没有得到有效治疗,宝宝出生后可能出现智商低于平均水平、学习能力差、注意力不集中等问题。
- 神经系统发育异常:可能导致运动协调能力差、听力障碍等。
-
影响身体发育:
- 出生后生长迟缓。
- 增加出生缺陷的风险,如心脏、肾脏等器官畸形。
-
增加新生儿疾病风险:
- 新生儿甲减:宝宝出生后也可能患有甲减,需要立即治疗。
- 新生儿窒息。
重要提示:这些风险主要针对临床甲减(即TSH水平显著升高,FT4水平降低),而亚临床甲减(TSH轻度升高,但FT4正常)对胎儿智力的影响目前仍有争议,但越来越多的证据表明它也可能增加不良妊娠结局和后代神经发育问题的风险,因此同样需要重视和干预。
如何应对和管理?(积极面对,科学管理)
好消息是,只要及时发现并规范治疗,甲减孕妇完全可以拥有一个健康的宝宝和顺利的孕期。
-
孕前检查是关键:
计划怀孕的女性,特别是有甲减病史、甲状腺手术史、自身免疫性疾病家族史或甲减症状的女性,应在孕前检查甲状腺功能,如果发现甲减,应在甲状腺功能(TSH水平)控制到正常范围后再怀孕。
-
孕期必须定期监测:
- 首次产检时必须查甲状腺功能,这是目前国内外产科指南的推荐。
- 对于已确诊的甲减孕妇,需要更频繁地复查(通常每4-6周一次),尤其是在孕早期和孕晚期,以确保药物剂量合适。
-
药物治疗,安全有效:
- 首选药物:左甲状腺素钠片(如优甲乐)是孕期治疗甲减的首选药物,它和人体自身分泌的甲状腺激素结构完全一样,对胎儿是安全的。
- 药物剂量调整:怀孕后,对甲状腺激素的需求量通常会增加25%-50%,医生会根据复查结果及时调整药量。千万不要自行增减药量!
- 服药时间:建议在早餐前30-60分钟,空腹用一杯温水送服,避免与豆制品、钙片、铁剂等影响吸收的食物或药物同服。
-
饮食和生活方式:
- 保证充足的碘摄入:碘是合成甲状腺激素的原料,孕期应食用加碘盐,并适当摄入富含碘的海产品,如海带、紫菜等。
- 均衡营养:保证蛋白质、维生素和矿物质的摄入。
- 规律作息,保持心情舒畅:避免过度劳累和精神紧张。
怀孕期间甲减是一个需要严肃对待的健康问题,它对母婴双方都有显著风险,但这绝不是世界末日,通过孕前检查、孕期规律监测、遵医嘱服药这三大法宝,绝大多数甲减孕妇都能将风险降至最低,顺利地生下一个健康聪明的宝宝。
最重要的建议是:立即咨询您的产科医生和内分泌科医生,进行专业的评估和指导!